IMPORTANT!
Les informations contenues dans cette section ne doivent pas être utilisées pour l'auto-diagnostic ou l'auto-traitement. En cas de douleur ou autre exacerbation de la maladie, seul le médecin traitant doit prescrire des tests diagnostiques. Pour un diagnostic et un traitement approprié, vous devez contacter votre médecin.
Lombalgie - les causes d'apparition, dans quelles maladies elle se produit, le diagnostic et les méthodes de traitement.
La lombalgie survient chez presque tout le monde, surtout après 40 ans. L'une des raisons est l'ostéochondrose - un changement dégénératif-dystrophique de la colonne vertébrale. Cependant, dans de nombreux cas, cela n'explique pas la nature, la gravité et la durée des maux de dos.
Variétés de douleur
Les maux de dos peuvent être le symptôme d'une maladie grave, mais la grande majorité des maux de dos sont bénins. L'un des principaux points à considérer lors du diagnostic des maux de dos, et en particulier dans le bas du dos, est leur durée. Dans la plupart des cas, les douleurs musculaires peuvent durer jusqu'à deux semaines puis disparaître. La douleur causée par des modifications organiques de la colonne vertébrale (hernie intervertébrale, arthrose) dure beaucoup plus longtemps et peut irradier vers la jambe, le périnée, accompagnée d'une sensation d'engourdissement, de brûlure, de chair de poule.
Les douleurs causées par les maladies cardiovasculaires, les maladies des organes abdominaux sont plus intenses et plus longues.
Raisons possibles
Douleur causée par une maladie ou une blessure de la colonne vertébrale
Dans la plupart des cas, les maux de dos sont causés par un dysfonctionnement des articulations intervertébrales.
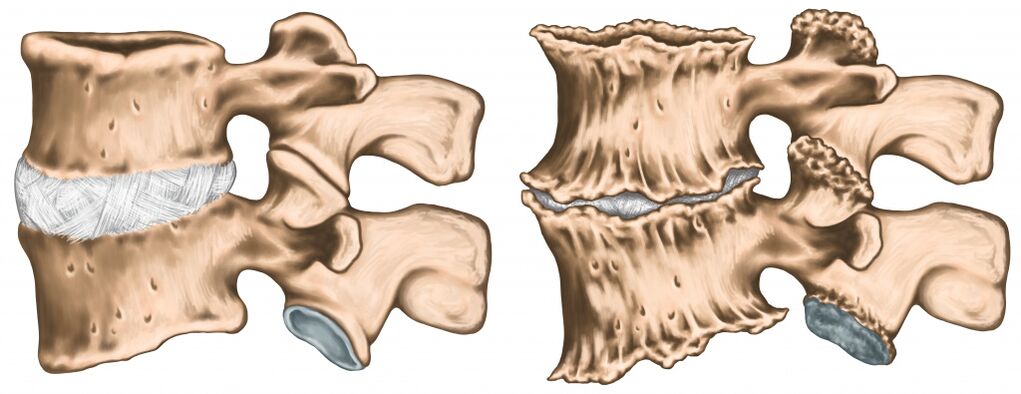
Une diminution de la distance entre les vertèbres due à des modifications dégénératives des disques intervertébraux entraîne une augmentation du frottement des surfaces articulaires. Cela peut provoquer une subluxation et un blocage de l'articulation. Les muscles entourant l'articulation touchée sont dans un état de surmenage pendant une longue période, ce qui augmente les douleurs articulaires.
Le plus souvent, la douleur dans les maladies de la colonne vertébrale est de nature sourde, c'est-à-dire que son intensité augmente progressivement, s'intensifie avec les mouvements et s'affaiblit au repos. .
En cas d'ostéochondrose sévère, la douleur peut être causée par la compression des terminaisons nerveuses (racines vertébrales) lors de la formation d'une hernie discale. Une douleur lancinante ou perçante peut devenir constante avec le temps et irradier occasionnellement vers la jambe avec des mouvements brusques, de la toux, des éternuements. Le syndrome douloureux s'accompagne généralement d'engourdissements, de picotements, de brûlures. Des symptômes similaires sont associés à une perte de sensibilité dans la zone du nerf affecté, une perte de réflexes, une faiblesse musculaire.
Les lésions graves de la colonne vertébrale (fracture, fracture luxation) s'accompagnent de douleurs intenses et nécessitent une intervention médicale d'urgence.
Si une fracture survient à la suite d'une compression du corps vertébral, on parle alors de fracture par compression.
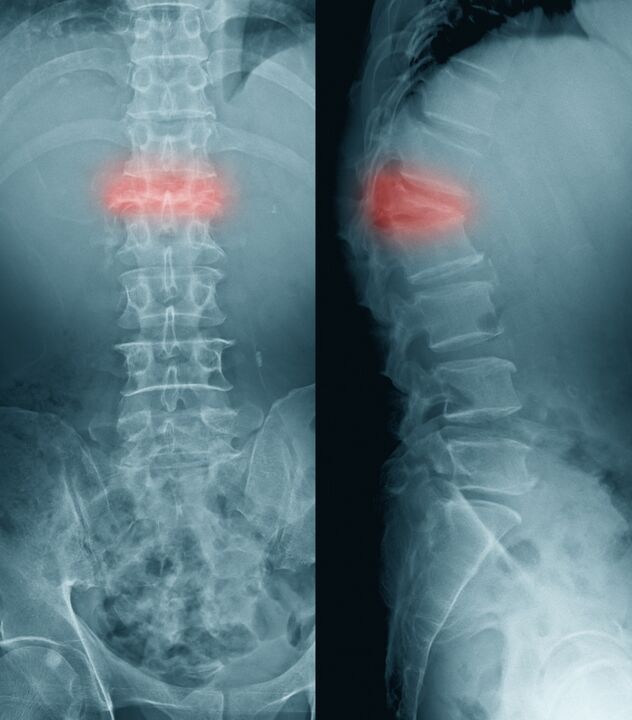
Chez les personnes âgées, une telle fracture est possible en raison de l'ostéoporose, qui est plus fréquente chez les femmes. Une fracture par compression, parfois même avec une charge externe minimale, est causée par des lésions de la colonne vertébrale lors de métastases de tumeurs malignes.
Diagnostics et examens
Lors du diagnostic, le médecin prend en compte les défauts orthopédiques, la présence de symptômes tels qu'une miction ou une défécation altérées; douleur se propageant le long de la jambe ; manque de soulagement après avoir pris des analgésiques; faiblesse et engourdissement dans la jambe. Pour confirmer le diagnostic, vous devez effectuer :
- TDM
- IRM
- Formule sanguine complète L'un des principaux tests de laboratoire pour l'évaluation quantitative et qualitative de toutes les classes de cellules sanguines. Comprend un examen cytologique d'un frottis sanguin pour calculer le pourcentage de variétés de leucocytes et déterminer la vitesse de sédimentation des érythrocytes.
Que faire en cas de douleur?
Dans les douleurs aiguës, il faut assurer le calme et limiter la charge sur la colonne vertébrale.
En présence d'un syndrome radiculaire, le repos au lit est observé pendant deux semaines. Après une période aiguë, vous devez progressivement reprendre un mode de vie actif.
Traitement
Tout d'abord, la thérapie doit viser à soulager la douleur. Le médecin peut prescrire un blocage du foyer de l'inflammation avec des injections. Le soulagement de la douleur est obtenu pendant une période de six semaines à six mois. Une autre option est la nomination de médicaments anti-inflammatoires non stéroïdiens en association avec des relaxants musculaires. Le traitement peut être complété par une thérapie vitaminique (un complexe de vitamines B), ainsi que par l'utilisation d'antidépresseurs et d'anticonvulsivants strictement selon les directives. Après l'élimination de la douleur aiguë, selon la décision du médecin, la physiothérapie thermique et magnétique, manuelle et l'acupuncture, le massage peuvent être ajoutés au traitement.
Si le traitement conservateur s'est révélé inefficace pendant plusieurs mois, on a recours à des opérations neurochirurgicales. A 45 ans, la décompression de la moelle épinière, l'ablation d'une hernie intervertébrale, les prothèses de disques intervertébraux donnent souvent de bons résultats. Dans d'autres cas, il est préférable d'utiliser le blocage épidural et la dénervation par radiofréquence. Cela permet non seulement d'éliminer rapidement les symptômes de la douleur, mais également de minimiser l'utilisation d'analgésiques.
Douleur musculaire
La douleur musculaire ou myofasciale survient le plus souvent avec un surmenage, un spasme ou un microtraumatisme des muscles.
Dans ces cas, une zone douloureuse et dure du muscle est sondée sous la peau, ce qui s'accompagne d'une forte impulsion de douleur et parfois de recul vers d'autres zones. En règle générale, il existe une relation entre l'apparition de douleurs lors d'un surmenage prolongé ou d'une position non naturelle (souvent associée à des activités professionnelles), la compression et l'étirement excessif des muscles dus au port de sacs lourds ou de sacs à dos, l'hypothermie, les maladies des organes internes ou des articulations. Dans ce dernier cas, l'impulsion douloureuse de l'organe affecté entraîne une tension protectrice des muscles environnants.
Diagnostics et examens
Lors du diagnostic, le médecin procède à un examen externe, découvre l'historique du développement de la douleur, son lien avec une surcharge ou une maladie des organes internes. Pour exclure les dommages à la colonne vertébrale (ostéoporose, métastases à la colonne vertébrale, spondylarthrite tuberculeuse), ce qui suit est effectué:
- TDM
- IRM
- Échographie pour détecter les maladies de la cavité abdominale et du petit bassin.
L'absence de maladies graves de la colonne vertébrale et des organes internes justifie le diagnostic de myalgie ou de douleur musculaire.
Que faire en cas de douleur?
Si le syndrome douloureux est dû à un spasme musculaire, la première étape doit être d'assurer le repos et, si possible, la relaxation.
L'effet optimal est obtenu en position couchée, de préférence sur un matelas orthopédique.
Traitement
La thérapie principale consiste à soulager la douleur et à détendre les muscles spasmodiques. Ceci est réalisé par l'utilisation de relaxants musculaires et d'anti-inflammatoires non stéroïdiens. Le cours du traitement, sur recommandation d'un médecin, peut être complété par des médicaments anticonvulsivants qui réduisent l'intensité de la douleur et des médicaments vasculaires qui améliorent la circulation sanguine dans les muscles. La méthode conservatrice la plus efficace est le blocage des injections locales. Après l'élimination de la douleur aiguë, il est possible de prescrire des vitamines et des biostimulants. Des bénéfices significatifs sont apportés par des moyens non pharmacologiques : thérapie manuelle, massage, acupuncture, physiothérapie, exercices de physiothérapie.
Douleur psychogène
La douleur psychogène, en règle générale, survient sans lésion et n'a pas de localisation claire. La douleur psychogène se développe comme une réponse du corps à des situations stressantes et aux émotions négatives qui les accompagnent. Contrairement à la douleur radiculaire ou référée (lorsque la localisation de la douleur ne coïncide pas avec le foyer de l'atteinte), la douleur psychogène diminue ou disparaît après l'activité motrice.
La douleur psychogène n'exclut pas une véritable lésion organique et accompagne même souvent ses manifestations.
Diagnostics et examens
Il est assez difficile d'identifier la cause de la douleur psychogène et de déterminer sa nature, en particulier chez les patients âgés. Il est possible de suspecter la composante psychologique de la douleur en l'absence de sa localisation et de sa nature claires, ainsi qu'en présence d'états dépressifs antérieurs ou actuels.
Traitement
L'élimination de la douleur psychogène est obtenue en activant le mode de vie et en utilisant des tranquillisants légers et des antidépresseurs prescrits par le médecin.
Autres causes possibles de maux de dos
Les autres causes de syndromes douloureux peuvent être des processus infectieux (spondylarthrite tuberculeuse, herpès), des lésions métastatiques des vertèbres, des troubles métaboliques (ostéoporose, hyperparathyroïdie), des maladies vasculaires (associées à une pathologie vasculaire) et des lésions des organes internes. Toutes ces conditions nécessitent un traitement urgent.
Quels médecins contacter?
Les patients souffrant de maux de dos (si la douleur n'est pas d'origine infectieuse ou tumorale) sont pris en charge à la fois par des médecins généralistes et des neurologues, des algologues, des psychothérapeutes et des médecins kinésithérapeutes.
















































